ハンチントン病

舞踏のような不随意運動があることから、以前は「ハンチントン舞踏病」と呼ばれていた遺伝性の難病です。30歳代以降の発症が主ですが、幼児期に発症する場合もあります。
病態
ハンチントン病は遺伝性の神経変性疾患です。主な症状は、舞踏運動を中心とする運動症状と、精神症状です。
以前はハンチントン舞踏病と呼ばれていましたが、主症状は舞踏運動だけではないため、名称が改められました。
ハンチントン病は常染色体優性遺伝様式の疾患です。
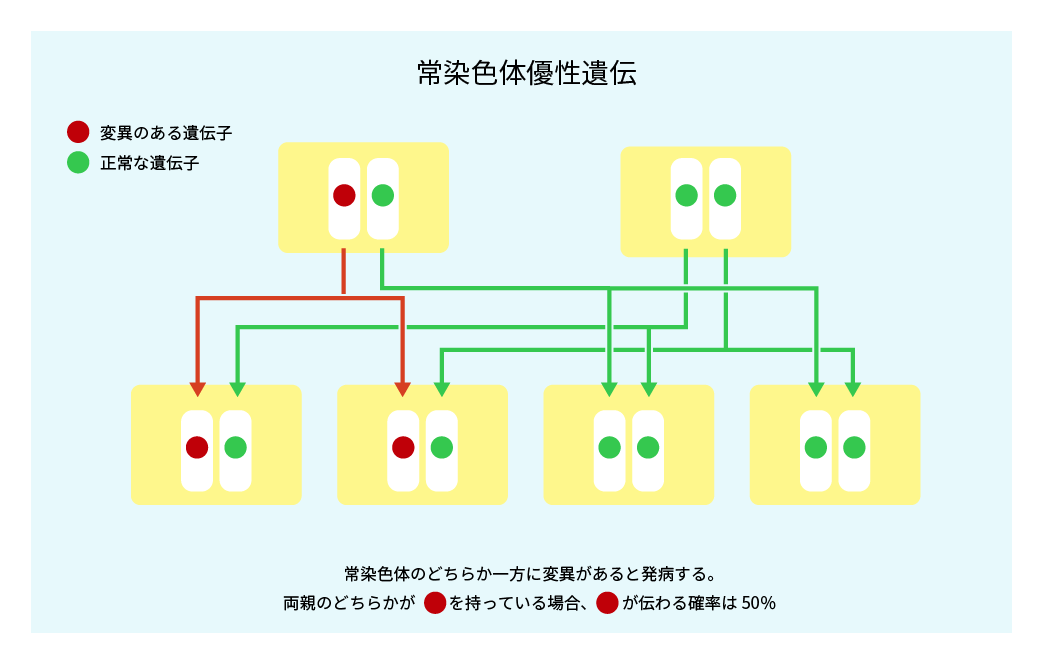
遺伝子は対になって存在していますが、親から受け継いだ遺伝子のどちらかにハンチントン病の遺伝子変異があれば発病します。
疾患にかかわる遺伝子は、50%の確率で子どもに伝わります。
そのため、患者の両親どちらかもハンチントン病を発病していることが大半です。家族の中に患者がいる場合、子や兄弟姉妹にも保有者がいる可能性があります。
子どもは親に比べて若い年齢で発病する傾向があり、子どもが親より先に発症する例もみられます。
遺伝子検査が保険診療の対象ですが、安易な遺伝子診断は避けなければなりません。ときには、子どもの遺伝子診断が、発症していない親の発症前診断となってしまいます。
関連学会の指針では、「治療法がない成人発症の遺伝性疾患の遺伝子診断については、事前の十分なカウンセリングにより、本人の自発的意思の確認が必須」であり、かつ「検査結果告知後の継続的な心理的支援が不可欠」としています。(※1)
疫学
ハンチントン病の有病率は日本人では人口10万人あたり0.7人と推定されています。(※2)
2019年度末現在、ハンチントン病での受給者証所有者数は約900人です。(※3)
有病率に男女差はないのですが、人種により異なる傾向があり、有病率はコーカソイドでは高く、アジア人・アフリカ人で低くなっています。
好発年齢は30~50歳ですが、発症年齢は幼児から高齢者まで多様です。20歳以下で発症した場合は、「若年型ハンチントン病」と呼ばれます。若年発症では一般的に症状が重く、速く進行します。
症状・予後
症状は大きく、▷運動症状(不随意運動、運動の持続障害)▷精神症状(感情障害、認知機能障害) ── に分けられます。
症状は次第に進行します。寝たきりになると全介助が必要です。罹病期間は15~20年ほどです。
ただし、患者によって症状やその程度はかなり違います。家族でも症状は一様ではありません。
不随意運動
舞踏運動を中心とした不随意運動が現れます。
舞踏運動は、意思に関係なく、不規則で細かく速い動きが、四肢や顔面に生じます。
ほかにも、ジストニア(不随意に力が入る)、ミオクローヌス(筋肉がぴくぴくする)などの不随意運動もみられます。
発症早期には巧緻障害として現れ、症状が進むと、嚥下障害や構音・構語障害に進行します。
運動の持続障害
運動の持続障害は、同じ動作を継続することができなくなる症状です。
手に持った物を落とす、転ぶなど、日常動作に支障をきたす原因になります。
症状が進行するとやがて寝たきりとなります。
感情障害
感情が不安定になる、怒りっぽくなるなどの性格の変化や、何かにこだわり、同じことを繰り返すなど、行動に変化が起こることがあります。不眠やうつなどの感情障害がみられ、自殺企図にも注意が必要です。
一方、暴言や暴力で家族の負担が大きくなることもあります。その場合は速やかな介入が必要です。施設入所なども視野に入れ、多職種を交えて検討します。
認知機能障害
初期には認知機能障害は目立たず、徐々に現れます。アルツハイマー病とは違って記憶障害は軽度で、計画を立てて実行する機能の障害(遂行障害)が中心です。
若年型ハンチントン病では、初期から運動症状が現れるのは3分の1程度で、精神症状や認知機能障害がみられます。てんかん発作の合併が多いのも若年型の特徴です。
治療法
根本的な治療法はなく、不随意運動と精神症状への対症療法が柱になります。
リハビリのポイント
●病状の進行に伴い、活動量が低下するため二次的な運動機能低下が懸念される。予防目的の運動療法を検討する
●精神症状や認知機能低下に対しては作業療法が有効な場合がある
●状態に合った福祉用具の導入を提案する
●車いすでは不随意運動のため滑り落ちることがあるので、座位保持の方法など、状態に合った使用法を助言する
看護の観察ポイント
●運動症状・精神症状により、日常生活・社会生活に問題が生じることがある。早めに課題をキャッチし、多職種で連携し予防および対応策を検討する
●症状や程度の変化を観察する
●今後の症状を予測し、福祉用具やサービスなどの導入の必要性を前もって検討する
●転倒による外傷の有無を観察する
●外傷を予防する対策を実施する
●食事時の、食物の詰め込みや、嚥下障害などの有無を観察する
●上記のような食事時のリスクに対し、必要な介入または助言を行う
●体重減少ややせが目立っていないかを観察し、エネルギーを補う必要性をアセスメントする
●皮膚の状態を観察する
●暴言や暴力などで家族が疲弊していないか、家庭介護が継続できる状況かを観察する
**
監修:あおぞら診療所院長 川越正平
【略歴】
東京医科歯科大学医学部卒業。虎の門病院内科レジデント前期・後期研修終了後、同院血液科医員。1999年、医師3名によるグループ診療の形態で、千葉県松戸市にあおぞら診療所を開設。現在、あおぞら診療所院長/日本在宅医療連合学会副代表理事。
記事編集:株式会社メディカ出版
【参考】
※1 「神経疾患の遺伝子診断ガイドライン」作成委員会『遺伝子診断の目的と概要 神経疾患の遺伝子診断ガイドライン2009』 東京,医学書院,2009,4-8.
※2 難病情報センター『病気の解説(一般利用者向け)ハンチントン病(指定難病8)』
https://www.nanbyou.or.jp/entry/175
※3 厚生労働省『難病・小児慢性特定疾病 令和元年度衛生行政報告例』2021-03-01.
○難病情報センター『診断・治療指針(医療従事者向け)ハンチントン病(指定難病8)』
https://www.nanbyou.or.jp/entry/318
○Huntington病の診断,治療,療養の手引きガイドライン作成委員会『Huntington病の診断,治療,療養の手引き』神経治療学 37(1),2020,68-83.
○神経変性疾患領域における基盤的調査研究班『ハンチントン病と生きる:よりよい療養のために』Ver.2.2017.
http://plaza.umin.ac.jp/~neuro2/huntington.pdf
○日本医学会『医療における遺伝学的検査・診断に関するガイドライン』
https://jams.med.or.jp/guideline/genetics-diagnosis.pdf







