血液透析の基礎知識と透析室の1日の流れ 訪問看護の連携のポイントも

血液透析の基本的なしくみや透析室における1日の流れを詳しく解説し、透析中・透析後のリスク管理、訪問看護と透析室の情報共有や連携のポイントについても紹介。安全で質の高いケアを提供するための実践的な知識をお届けします。
血液透析とは
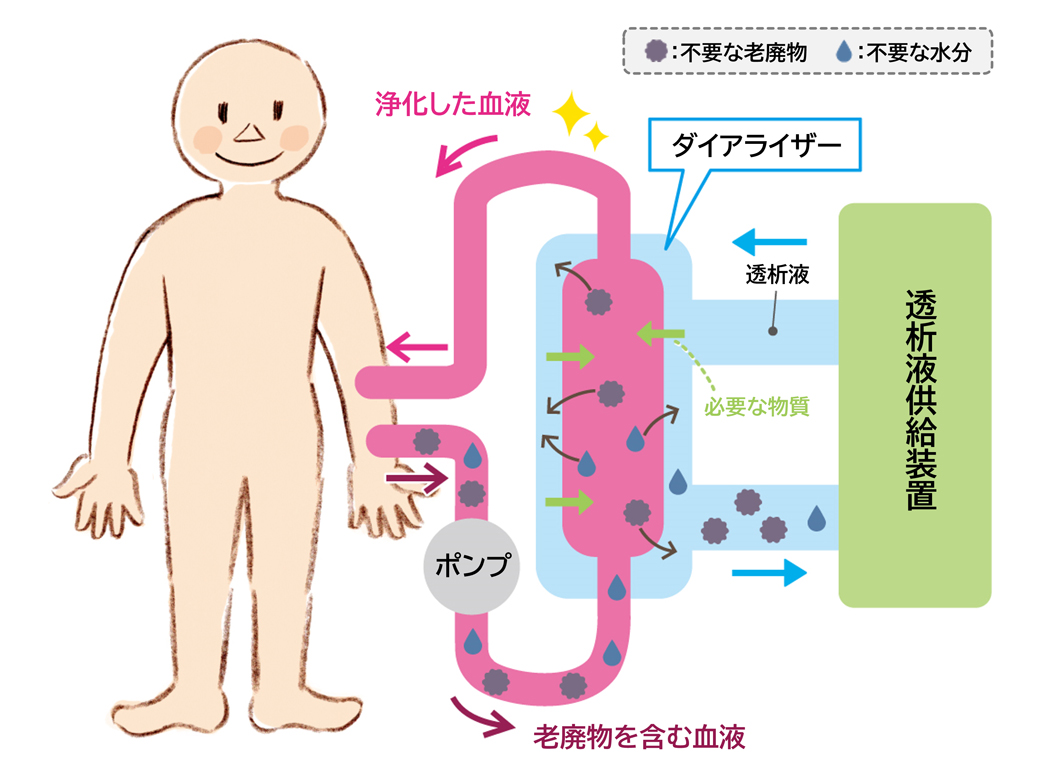
腎臓は、体内の老廃物や余分な水分を除去し、電解質バランスを調整する働きがあります。血液透析はこの機能を補助する治療法で、1分間に200~300mLの血液を体外に取り出し、ダイアライザーと呼ばれる透析器(人工腎臓)を介してきれいにし、再び体内に戻します(図1)。
通常、血液透析は週3回(月・水・金、もしくは火・木・土)の通院が必要で、1回の治療時間は3~5時間程度です。
健常な方の腎臓は24時間365日働いているのに対し、血液透析ではその10~15%程度の働きしかできず、腎臓の働きを完全に代行することはできません。そのため、血液透析では不足してしまう腎臓本来の機能を補うため、薬剤の投与(内服・注射)や日常生活の管理が欠かせません。
図1 血液透析のしくみ
透析室の1日の流れ
血液透析は特殊な治療であり、透析患者さんのことや透析室で行われていることがよく分からないと感じる方も多いのではないでしょうか。透析室の1日の流れを知ることで、透析治療のイメージを持ちやすくなり、よりよいケアやスムーズな連携につながるのではないかと考えます。ここでは、透析室の看護師の業務を中心に1日の流れをお伝えします。

8:15 出勤・透析開始の準備
個々の患者さんに応じた血液透析が開始できるよう準備します。ダイアライザーや血液回路を透析機械にセットし、プライミングを行います。プライミングとは、ダイアライザーと回路内の空気を除去し、清浄化透析液または生理食塩水で洗浄、充填することを指します。
| 【訪問看護師さんに知っておいてほしいこと】 利用者さんに何らかの問題が発生した場合は、早めに連絡を! ダイアライザーや回路の使いまわしはできないため、患者さんが来院できない場合や血液透析を開始できない身体状況だった場合、破棄しなければなりません。利用者さんに何らかの問題が発生した場合は、透析室に早めに連絡をいただけるとありがたいです。前日までの連絡がベストですが、透析室が不在の時間帯であれば、FAXやメールでのご連絡でもOKです。 |
8:45 朝のミーティング・申し送り
8:50 患者さんの入室・状態確認
患者さんが入室したら、バイタルサインの測定、顔色や表情の観察、呼吸状態、歩行状態などを確認します。安全に透析が開始できるかどうかを判断し、必要時には医師へ報告します。連絡ノートの内容も確認します。
| 【訪問看護師さんに知っておいてほしいこと】 出血リスクがある利用者さんは、必ず透析室に情報共有を! 透析では抗凝固薬を使用するため、例えば転倒や打撲の既往があるといった出血リスクがある方の場合、抗凝固薬の種類(表1)を変更する必要があります。見た目に問題がなくても、抗凝固薬の影響で透析中の出血リスクが高まります。特に頭部外傷は注意が必要なため、透析室に必ず情報共有をしてください。 表1 抗凝固薬の種類
|
体重測定
患者さんの状態を確認したら、体重を測定します。前回の透析後からの体重増加を確認し、体内に蓄積した余分な水分量を判断し、血液透析で取り除く量(除水量)を決定します。この時、服装や靴、コルセットなどが前回と異なると正確な測定ができません。
| 【訪問看護師さんに知っておいてほしいこと】 衣服や付帯品の変更があれば、連絡ノートに記載を! 透析室では裸体重を把握するため、衣服や靴の重さを風袋として個別に管理しています。そのため、当院ではご家族や介護施設などには、連絡ノートに新しい衣服や付帯品に関する記載をお願いしています。例えば、図2のように、夏場と冬場で衣服が変わると、その分体重も変動します。コルセットを使用している患者さんの場合は、その重さも考慮しなければなりません。 図2 夏場と冬場の衣服による体重の違い 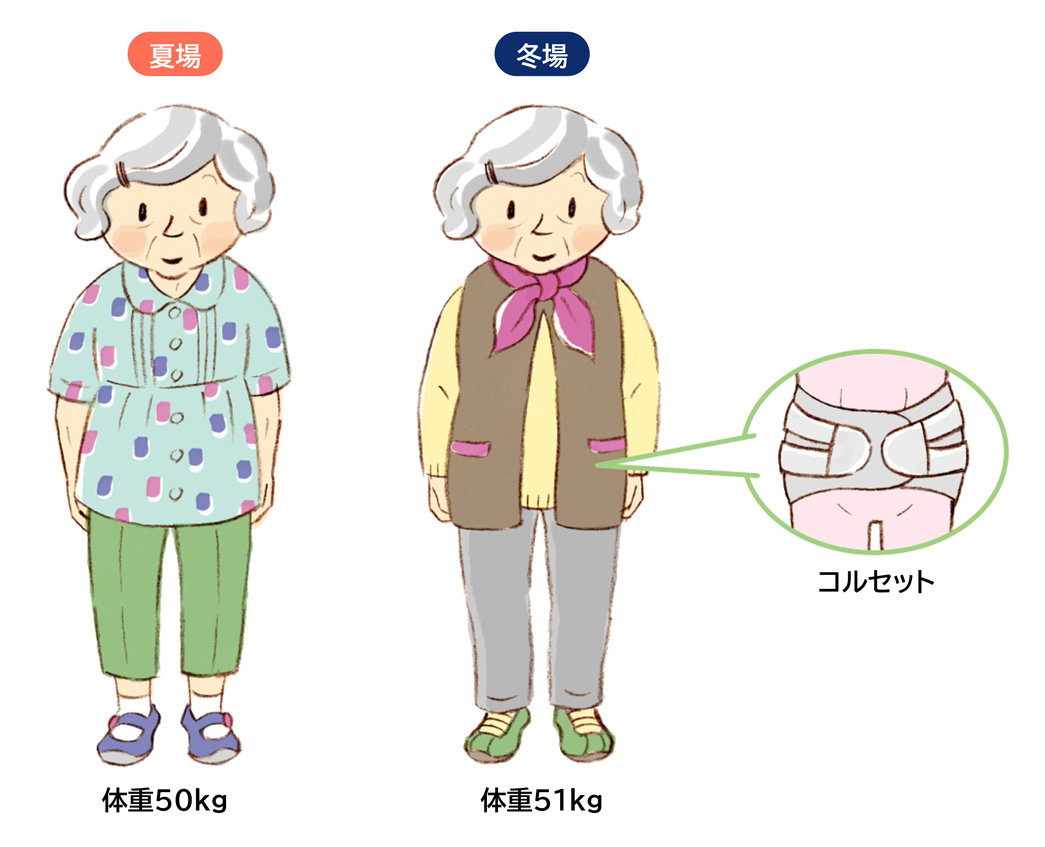 夏場は薄めの衣服だが、冬場は厚めのものに変わる。衣服の違いで体重が変動するため、コルセットのような付帯品の有無もチェックが必要。 |
9:00 透析開始・穿刺
バスキュラーアクセス(シャント)の状態(シャント音・スリル・感染の有無)を確認し、穿刺します(>>バスキュラーアクセスについては「透析患者さんの特徴と訪問時に注意したい状況・症状、報告のタイミングとは」で詳しく解説)。穿刺には、15~16Gの針を2本使用。1本は体内の血液を回収する側(動脈)に刺し、もう1本はきれいになった血液を体内に戻す側(静脈)に刺します。穿刺ミスがないよう集中して行います。太い針を使用するため、多くの患者さんは痛み止めの麻酔テープやクリームを使用しています。
穿刺後、ベッドサイドの透析機械(コンソール)で血液を体外に循環させ、血液透析を開始します。先述のとおり、1分間に200~300mLの血液を体外循環するため、この時間帯は1日の中で最も緊張する場面です。
10:00~13:00 血液透析中の観察と処置
血液透析中、血液から尿毒素を取り除き、除水することで、急激な浸透圧の変化(血漿浸透圧の低下)が起こります。また、血液中の水分が除去され血管内水分量が低下することにより循環血液量が減るため、血圧が低下しやすくなります。
特に以下のような場合は、血圧低下やショックに注意が必要です。
- 除水量が多い
- ドライウェイト(基礎体重)が合っていない(>>ドライウェイトについては「透析患者さんの特徴と訪問時に注意したい状況・症状、報告のタイミングとは」で詳しく解説)
- 心機能が低下している
- 糖尿病の既往がある
- 降圧薬を服用している など
透析中の状態を確認するため、30~60分ごとに血圧測定を行います。同時に、患者さんの顔色や意識状態、体動の有無、穿刺部位なども確認し、異常があれば早急に対応します。最近では、認知症患者さんの対応(体動・大声・針の自己抜去など)も増えています。
また、透析中の時間を活用し、患者さんに応じた処置や指導、フットケアや運動療法などを実施します。
11:00~13:00 休憩
スタッフが交代で休憩に入るため、透析室内の人員は少なくなります。
13:00 透析終了・止血
透析終了後、患者さんのバイタルサインを確認し、医師から指示されている薬剤の確認と投与を行います。注射薬剤の多くは、透析により抜けてしまうため、透析終了直前に投与します。その後、返血(体外循環していた血液を体内に戻すこと)を行い、穿刺針を抜いて止血します。
止血確認後、患者さんは帰宅します。止血が不十分な場合、穿刺口から再出血する恐れがありますので、止血できているか、しっかり確認します。
透析終了後は、血圧低下や急変対応、返血、抜針、止血などにより、透析室内は忙しい時間帯になります。
帰宅の準備
透析終了後は循環動態が不安定になっています。特に高齢者や糖尿病患者、循環器合併症がある患者では、自律神経系の異常により血管収縮能力が低下し、透析後に座位や立位になることで、容易に起立性低血圧を起こすことがあるため、注意が必要です。
血圧低下の有無や歩行時のふらつきを確認し、問題なければ再度体重測定を行い、帰宅します(表2)。ちなみに、透析後の体重測定では、計画通りの除水ができたかを確認します。
表2 帰宅前の確認事項
| ・ 体重 ・ 血圧 ・ 歩行状態 ・ 顔色 ・ シャント音 ・ 止血 |
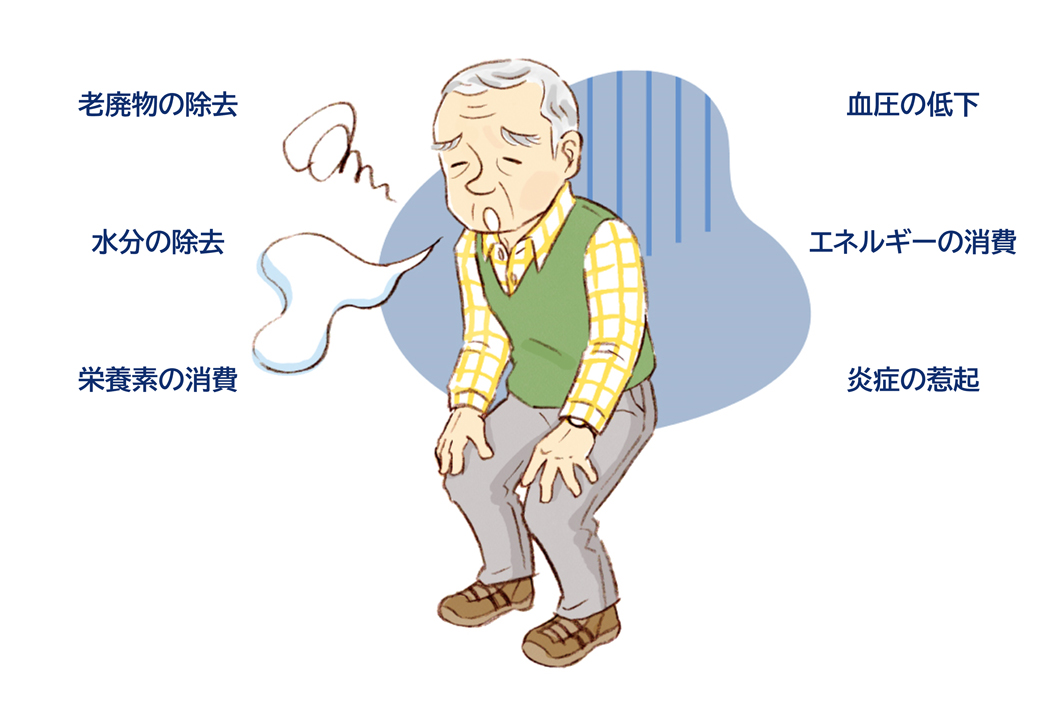
血液透析は、体内から老廃物や水分を除去するため、身体に負担がかかります。また、身体に必要な栄養素やエネルギーも消費するため、透析後の疲労感(だるさ)につながります(図3)。患者さんによっては、透析の日は1日中しんどいという方もいます。
図3 透析後の疲労感につながる理由
環境整備
患者さんが帰宅した後は、血液回路の片づけ、血液透析装置やベッド周囲の環境整備、ベッドメイキングを実施します。
14:30 患者の情報共有
当日の透析記録をまとめ、申し送りやカンファレンスを行い、患者さんの情報を共有します。この時間帯は比較的落ち着いた状態で業務をしています。
16:45 退勤
昼のシフトのみの施設では、職員の退勤後は連絡が取れなくなる可能性があるため、その前に連絡しておくとよいでしょう。翌日にかかわる情報は、FAXやメールなどで事前に共有しておくとスムーズです。
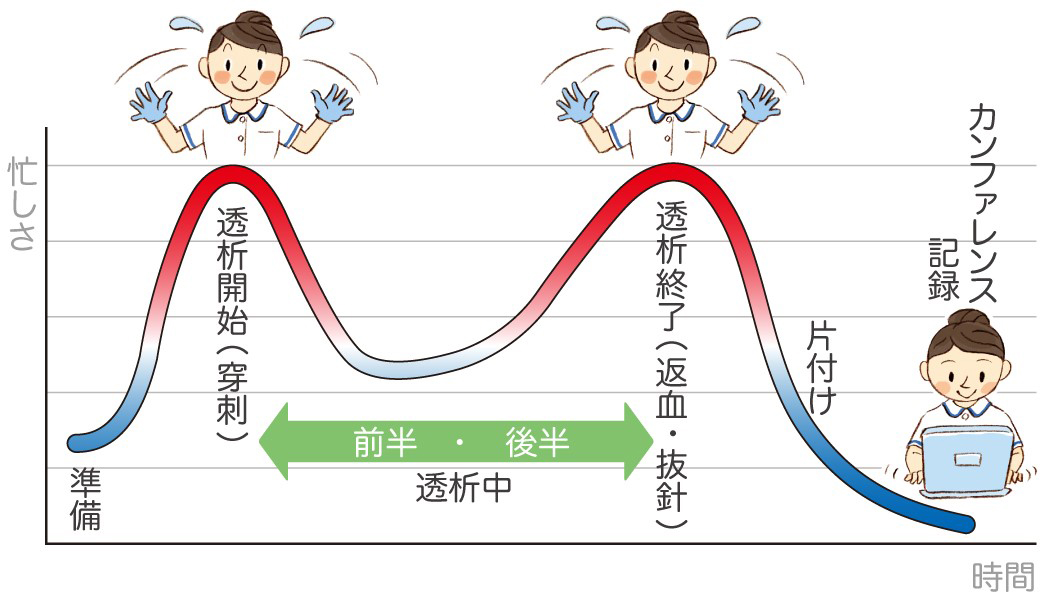
1日の忙しくなる時間帯を図にしてみました(図4)。業務負荷が比較的少ない時間帯であれば、透析室との連絡が取りやすいと思います。情報共有が必要な場合は、このタイミングを活用するのも1つの方法かもしれません。参考になれば幸いです。
図4 透析室における1日の業務負荷のイメージ
* * *
透析室では、患者さんの状態に応じた迅速な判断とケアが求められます。また、訪問看護との情報共有が重要であり、透析中・透析後のリスク管理が患者さんのQOL向上につながります。透析治療について理解を深めていただき、よりよいケアの提供をめざしましょう。
| 執筆:熊澤 ひとみ 医療法人偕行会 透析医療事業部 副事業部長 透析看護認定看護師 【職歴】 昭和63(1988)年 名古屋共立病院 入職 平成11(1999)年 偕行会 セントラルクリニック 異動 平成17(2005)年 透析医療事業部 副事業部長 令和3(2021)年 医療法人偕行会 法人本部 理事 【所属学会】 日本腎不全看護学会 監事 日本臨床腎臓病看護学会 日本透析医学会 編集:株式会社照林社 |







