在宅における透析患者さんの合併症対応【事例あり】&導入時の心理的支援の重要性

透析治療は、身体的な負担だけでなく、生活の変化や将来への不安などから、精神的にも大きなストレスを伴います。うつ状態や孤立感を抱える患者さんも少なくないため、訪問看護においては身体的ケアと並行し、患者さんの心に寄り添うサポートも不可欠です。今回は透析患者さんに対する支援として、事例を交えた合併症対応と、透析受容の心理的段階に応じた関わりについて解説します。
目次
透析患者さんに起こりやすい症状
透析患者さんの状態に変化があった際、「どうしたらよいのか分からない」「自分に対応できるか不安」と感じる方もいらっしゃるかもしれません。基本的な対応の流れは、透析患者さんでもそうでない方でも大きく変わりません。ただし、透析患者さんには特有の注意点があります。
今回は、「血圧の低下」「高カリウム血症」「溢水」を取り上げ、透析患者さんならではの対応のポイントについてお伝えします。特に、「高カリウム血症」や「溢水」は、心停止や呼吸困難といった重篤な状態を引き起こす可能性があり、緊急透析が必要となるケースも少なくありません。こうした症状を早期に察知し、迅速に対応することが、患者さんの命を守る上で重要です。
1 血圧の低下
透析直後や帰宅後は、脱水傾向により血圧が低下することがあります。透析後は自律神経が不安定になりやすいため、急な立ち上がりや歩行は避けたほうがよいでしょう。
なぜ透析後に脱水が起こるのか?
透析では、体内の余分な水分を取り除く「除水」が行われ、体重をドライウェイト(DW:目標体重)に近づけます。その過程で、以下のような場合に脱水状態になることがあります。
- 大量の除水により循環血液量が減少した場合
- DWが適切ではない場合
- 透析による血管拡張
- 交感神経活動の低下
- 急激な電解質変動による循環動態の乱れ
これらにより、帰宅途中や直後に立ちくらみ、めまい、ふらつき、倦怠感、冷汗、血圧低下(収縮期血圧が90mmHg以下)の症状を起こすことがあります。
安静を促し、水分補給を行うのが対応の基本(図1)
- 安静にして様子を見る(横になり下肢を挙上する)
- 水分摂取を行う(回復が見られない場合は透析施設へ連絡する)
- 血圧が回復しない、または意識障害がある場合は、速やかに救急要請する
図1 血圧が低下したときの対応
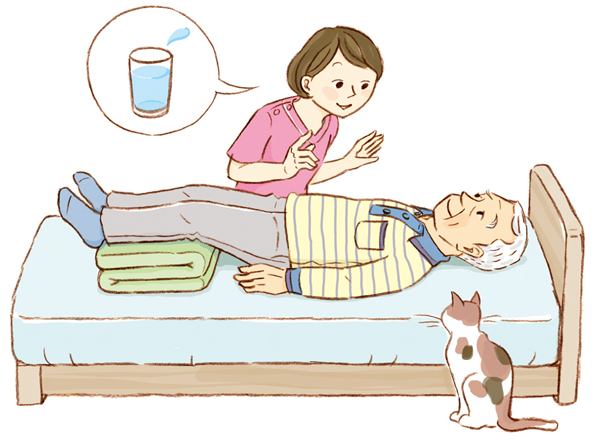
安静を促し、水分補給を行う。血圧低下に加えて、顔面蒼白、冷汗、頻呼吸、意識障害(JCSⅡ以上)などの症状が見られたら、「ショック状態」と判断し、救急要請が必要。
2 手足の「しびれ」と高カリウム血症
透析患者さんは腎機能が低下しているため、体内にカリウムが蓄積しやすく、高カリウム血症を起こしやすい状態です。
高カリウム血症の症状
カリウムは筋肉や神経の働きに重要な役割を果たします。濃度が高くなると表1のような症状が現れます。
表1 血清カリウム濃度に応じた症状
| 5.5mEq/L以上 | 初期症状 手足のしびれ(感覚異常)、筋力低下・脱力感、口周囲の違和感、吐き気 |
| 7.0mEq/L以上 | 重度症状 意識障害、不整脈(テント状T波)、心停止のリスク |
*数値は一般的な数値であり、個人差があります
事例:食事が引き金の高カリウム血症
A氏(70代・男性)息子夫婦と同居
透析スケジュール:火・木・土の週3回
透析歴:1年
現在の状況:透析を開始し、尿量が減少してきている
訪問看護師が月曜日の午前中に訪問すると、A氏から手指のしびれ、口周囲の違和感、軽度の吐き気の訴えがあった。「いつもと特に変わったことはないけれど、朝起きたら唇がしびれていて、何かおかしい。手先もしびれている気がする」とのこと。食事内容を確認すると、「昨日は息子夫婦と一緒に外食をして、生野菜と果物をたくさん食べた」との発言があった。

【訪問看護師の対応】緊急透析検討のため透析施設へ連絡
訪問看護師は、A氏の症状から高カリウム血症とアセスメント。緊急透析を検討する必要があるため、透析施設へ連絡し、症状と食事内容の情報を伝えました。
【透析室での対応】緊急透析および食事指導を実施
来院時の血中カリウム値は7.0mEq/L、心電図ではテント状T波を確認しました。緊急透析を実施し、症状は改善されました。その後、カリウム吸着薬が処方され、カリウム制限に関する食事指導を行いました。
【対応のポイント】しびれの訴えには要注意
しびれの訴えがあった場合は、バイタルサインを確認し、直近の透析状況および食事内容を確認します。予防策として、ブロッコリーやバナナ、生の野菜ジュース、干し芋のような乾物など、カリウムの多く含まれる食品の摂取を控えるよう指導し、食事管理を徹底してもらいます。また、透析の適正な実施が必要です。
3 溢水による心不全
透析患者さんは腎機能が著しく低下しており、水分や塩分を尿として排出できないため、体内に水分が蓄積しやすくなります。この状態を「溢水(いっすい)」と呼びます。
溢水の症状
体重増加、頸静脈の怒張、呼吸困難・息切れ・咳嗽・湿性ラ音の聴取・血清泡沫痰、水分蓄積による浮腫
呼吸困難時は安楽な体位をとる
呼吸困難は、座位やファウラー位で軽減することが多くあります(図2)。患者さんの安楽な体位を工夫するようにしてください。
図2 呼吸困難時の対応
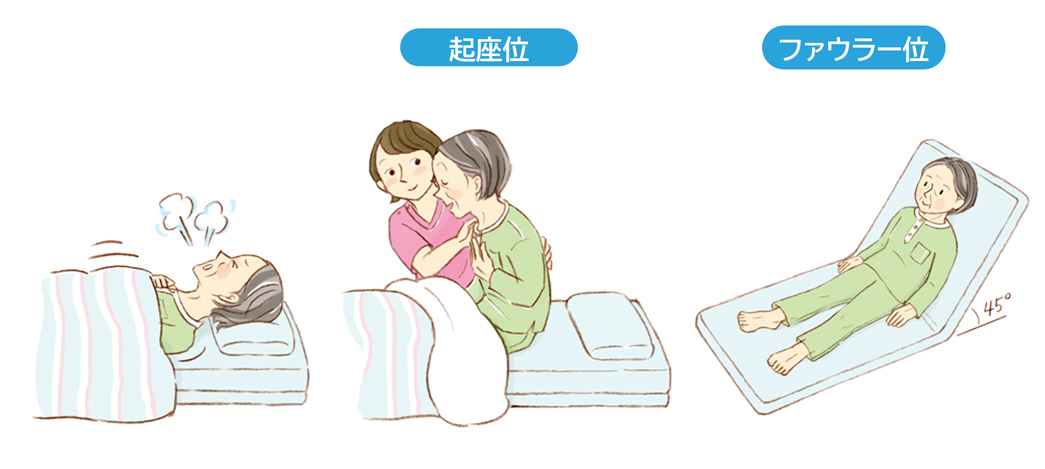
呼吸困難は、上半身を起こす座位やファウラー位で軽減することが多くある。安楽な体位になるよう工夫する。
事例:会話中の息切れで気づいた、心不全症状
B氏(70代、女性)独居
透析スケジュール:火・木・土の週3回
透析歴:15年
既往歴:心筋梗塞、脳梗塞、気管支喘息
訪問看護師が月曜日の朝に訪問したところ、以下の症状を確認した。
・呼吸困難(会話時に息切れ)、臥位にて増強(起座呼吸)
・下腿浮腫(+2:4mmのくぼみ)
・体重:前回の透析後より+4.2kgの増加(DW:40kg)
・バイタルサイン:血圧 170/98mmHg、SpO₂ 88%、心拍数 112回/分
・顔色不良、倦怠感強い
【訪問看護師の対応】心不全を疑い全身状態をアセスメント
心不全を疑い、アセスメントを開始しました。バイタルサインの測定、浮腫・呼吸状態の観察、直近の透析状況(特に最終体重)・体重増加量・食事内容(水分摂取量)を確認し、透析施設へ緊急連絡しました。
【透析室での対応】緊急透析を実施し、DWの見直しも
透析室では、緊急透析を行い、除水3.8Lを実施。透析後は、呼吸状態・浮腫ともに改善しました。あらためてドライウェイトを見直すとともに、塩分・水分管理の再指導を行いました。
体重増加と呼吸状態の変化は心不全のサイン
中2日明けの訪問(B氏の場合は火曜日)は特に注意が必要です。その間の体重増加や呼吸状態の変化は、心不全のサインです。患者さんの「いつもと違う」訴えを見逃さず、透析施設・主治医との連携が大切です。
* * *
合併症への対応では、訪問看護師によるアセスメントが不可欠です。異常を察知した際には、ためらわずに透析施設と情報を共有し、重症化の予防に努めましょう。
透析導入時の心理的支援のポイント
では次に、患者さんの心のケアにおいて重要な「心理的支援」についてご紹介します。透析を受け入れる過程で患者さんが経験する心理的な段階に応じた支援のあり方や、訪問看護師が果たす役割について解説します。
透析患者さんの多くは、透析治療を生活の一部として受け入れ、前向きに適応していく心理的・社会的なプロセスを辿ります。訪問看護師が理解しておくべき、透析受容の心理的段階と支援のポイントは以下のとおりです。
透析受容の心理的段階(図3)
透析治療の開始から時間の経過とともに、患者さんは以下のような段階を経験します。
図3 透析受容の心理的段階
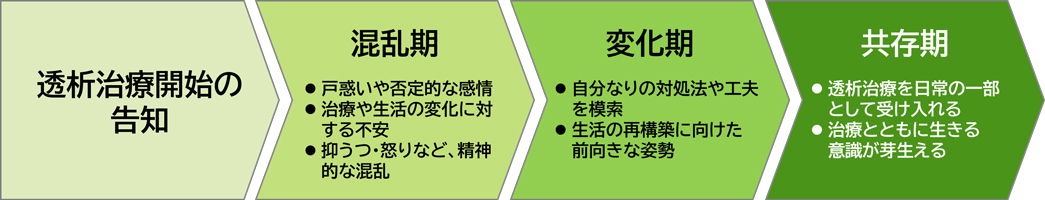
●混乱期
治療開始時には、「なぜ自分が透析を?」という戸惑いや否定的な感情が強く表れます。病気の受容が難しく、治療や生活の変化に対する不安が大きく、精神的な混乱が生じます。
●変化期
少しずつ治療や生活の制限について理解が進み、自分なりの対処法や工夫を模索するようになり、生活の再構築に向けた前向きな姿勢が見られるようになります。
●共存期
透析治療を日常の一部として受け入れ、前向きに捉えるようになります。自己管理やセルフケアへの意欲が高まり、治療とともに生きる意識が芽生えます。
ただし、すべての患者さんがこのプロセスを順調に進むわけではありません。透析を始めて何年経っても受け入れられず、苦しんでいる方もいます。透析の受容は、性格・価値観・生活背景・家族や社会的支援の有無など、さまざまな要因に左右されるため、画一的な経過をたどるものではありません。
各段階に応じた支援の重要性
患者さんの心理状態に応じた支援は非常に重要です。特に混乱期には、透析に関する詳しい指導を行っても、患者さんが情報を受け取る余裕がなく、内容が頭に入らないことがあります。指導を受ける気持ちになれない場合も少なくありません。
このような時期には、まずは患者さんの気持ちに寄り添い、安心感を与えるかかわりが何よりも大切です。患者さんが少しずつ気持ちを整理し、「透析」という現実を受け止められるようになるまで、焦らずに支援を続ける姿勢が求められます。
透析の受容は一度で完了するものではなく、揺れ動くプロセスです。訪問看護師の皆さんには、患者さんが今どの段階にいるのかを見極め、それぞれの段階に応じた「今の気持ち」に丁寧に寄り添いながら支援していくことが重要です。
| 執筆:熊澤 ひとみ 医療法人偕行会 透析医療事業部 副事業部長 透析看護認定看護師 【職歴】 昭和63(1988)年 名古屋共立病院 入職 平成11(1999)年 偕行会 セントラルクリニック 異動 平成17(2005)年 透析医療事業部 副事業部長 令和3(2021)年 医療法人偕行会 法人本部 理事 【所属学会】 日本腎不全看護学会 監事 日本臨床腎臓病看護学会 日本透析医学会 編集:株式会社照林社 |







