腹膜透析ケアの基本 病院と在宅における看護師の役割とは

腎代替療法の1つである腹膜透析(Peritoneal Dialysis:PD)は、在宅で治療を続けられる利点がありますが、適切な管理が必要です。患者さんが安全なPD療法を継続するためには、特に訪問看護師の支援が不可欠です。今回は、PDの基礎知識を概観した上で、病院および在宅における看護師の役割と、患者さんの支援に必要なケアの基本スキルについて解説します。
腹膜透析(PD)の基礎知識
腹膜透析(PD)は、患者さんの腹腔内に留置したカテーテルを通じて透析液を注入し、腹膜を透析膜として利用する治療法です(図1)。体液過剰や老廃物・電解質異常を補正するため、透析液の注液と排液を1日数回、毎日繰り返す必要があります。
図1 PDのしくみ
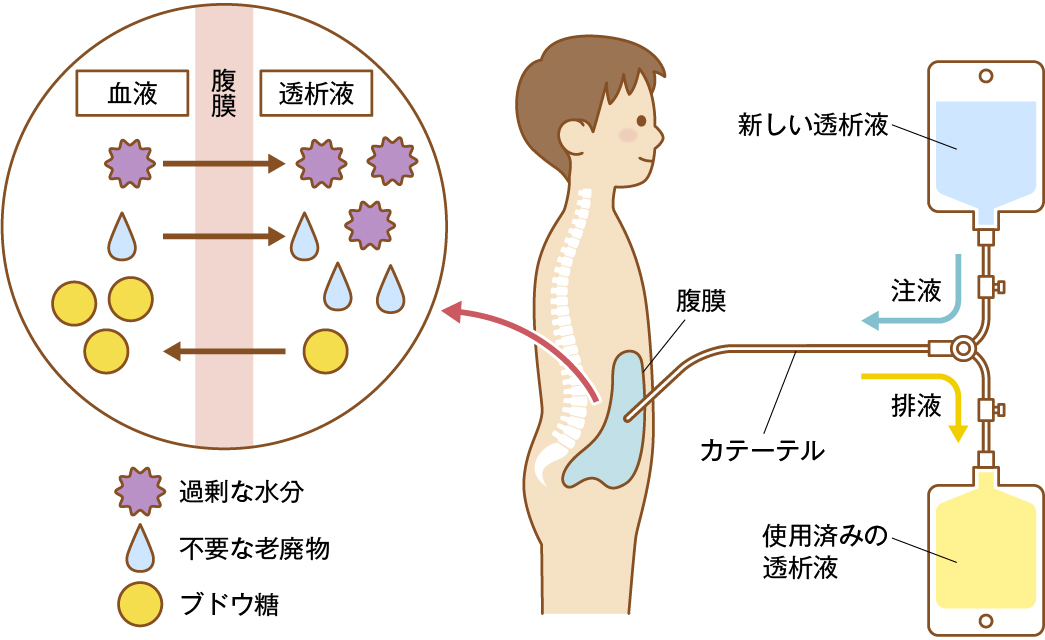
腹腔内に透析液を注入し、一定時間ためておくと、腹膜の毛細血管を介して老廃物や過剰な水分が透析液へ移動する。十分移動した時点で、透析液を体外に排出することで、血液がきれいになる。
PDには患者さん自身や介助者が注液と排液の操作を行う連続携行式腹膜透析(ContInuous Ambulatory Peritoneal Dialysis:CAPD)と、主に就寝中に機器によって自動的に注液と排液を行う自動腹膜透析(Automated Peritoneal Dialysis:APD)があります。患者さんの希望や生活リズムに合わせ、高い自由度で治療を計画できるのもPD療法の特徴です。いずれの治療法もカテーテル管理や体液異常、感染症(特に腹膜炎や出口部感染、皮下トンネル感染)の予防および早期発見が重要で、継続的な観察と異常の早期対応が求められます。
これらを的確に行うためには、看護師による継続的な関わりが欠かせません。ここからは、病院看護師と訪問看護師、それぞれの役割についてみていきましょう。
病院看護師の役割
病院看護師は、PD療法を選択した患者さんに、治療の導入前から計画的に、手技指導のみならず、自宅環境や在宅療養に必要な社会資源を含めた支援の必要性を聞き取っていきます。カテーテル挿入後は、カテーテルケアや入浴時の注意点など、日常生活の指導を継続するとともに、頻度が高く緊急性の高い合併症を早期に発見できるよう多岐にわたる指導を行います。導入期に特に重要な支援は以下のとおりです。
| 自己管理支援 患者さんが手技を安全に行えるまで、無菌的操作や透析液の取り扱い、記録方法を繰り返し指導します。 感染予防教育 腹膜炎(排液混濁、腹痛など)や出口部感染、皮下トンネル感染(出口部や皮下トンネル部の発赤、腫脹、圧痛、膿性浸出液など)の早期発見のため観察と指導を行います。 多職種連携 医師や栄養士、薬剤師、訪問看護師、ソーシャルワーカーなど多職種と連携し、患者さんの生活全体を見据えた支援体制を構築します。 |
訪問看護師の役割
在宅でPD療養を開始した後、訪問看護師が担う役割はより実践的かつ包括的になります。
| 日常療養支援 生活環境を確認し、PD療法に適した清潔な環境が確保されているか、出口部ケアがなされているか、注排液の量・時間に問題がないか、体重や血圧が安定しているかなどを評価します。 異常の早期発見 排液混濁(腹膜炎)、出口部や皮下トンネル部の発赤、腫脹、圧痛、膿性浸出液(出口部感染、皮下トンネル感染)など感染症の兆候、さらに体重や血圧の変化から体液過剰の兆候を早期に発見します。 再教育・モチベーション維持 長期にわたるPD療法において、患者さんの不安や手技の質の低下を予防するため、継続的な情報共有や手技指導のために声かけを行うことも必要です。 病院看護師・医師との連携 異常発生の際に速やかに情報を共有し対応することで、病状の悪化を未然に防ぎ、入院を回避することができます。 |
ケアの基本スキルと意識すべき視点
病院看護師・訪問看護師ともに、基本スキルは共通しています。
| 無菌的操作の徹底 無菌状態でチューブの接合や切り離しができる装置も普及してきました。しかし、停電や災害時など器具が使えない状況でのPD療法を想定すると、安全なPDのためのバッグ交換時の無菌的操作は基本スキルといえます。 日々の観察・アセスメント能力 体液管理では、体重や浮腫、血圧などの経過を観察・評価して、体液過剰を早期に発見します。カテーテル出口部や皮下トンネル部の観察では発赤、腫脹、圧痛や膿性浸出液など感染症の早期発見に努めます。排液は白濁や血性腹水といった腹膜炎の兆候を見逃さないことが重要です。 患者さんとの信頼関係の構築 在宅治療の質の向上のため、患者さんがPD療法に対し日々感じていることを率直に語ってもらう必要があります。互いに何でも相談できる信頼関係を早期に構築することも基本スキルの1つといえます。 説明力 異常を早期発見した際に、何が起こっているかを患者さんに説明し、その状況を主治医に報告するための説明力も重要です。ただし、近年では言葉やテキストによる情報共有以外に、画像共有が可能な連携アプリケーションを利用したスムーズな情報共有も可能となっています。 教育スキル 在宅で手技指導や食事指導を繰り返すことで、患者さんの清潔操作や食事管理が改善し、PD療法が安定しやすくなります。 |
両者に共通する意識すべき視点は、「患者さんが安定した生活やPD療法を継続できること」を最大の目標にすることです。ケアの場面では常に“患者さん中心”の視点を最優先にしてください。PD患者さんの治療の質のみならず生活の質の向上のために、単なる技術的支援にとどまらず、心理的・社会的支援も含めた包括的な支援を心がけるようにしましょう。
おわりに
PDは、患者さんの生活の質を保ちながら実施できる優れた透析治療である一方で、継続には一定の在宅管理と専門的支援が必要です。訪問看護師は専門性を発揮しつつ、在宅治療であるPD療法を行う患者さんに最も身近なところで寄り添うことができる数少ない存在です。
さらに進行する高齢化時代に、在宅で専門的知識を持ち、生活者としてのPD患者さんに伴走できる訪問看護師の役割はますます重要になります。患者さんと訪問看護師、そして病院スタッフの円滑な情報共有にて、患者さん一人ひとりに合わせた支援を実践することで、素晴らしいPD療養生活がかなうと思います。
本記事では、PD療法の支援に活用できる「訪問看護師用チェックリスト」をご用意しました。各チェック項目に基づいて、評価や対応内容を記録できるようになっています。日々のケアにぜひお役立てください。
>>訪問看護師用チェックリスト ~在宅腹膜透析の安定継続のために~
| 執筆:上村 太朗 松山赤十字病院 腎臓内科 部長 2001年 愛媛大学医学部卒業 関西圏の市中基幹病院で研修 2005年 松山赤十字病院入職 2016年 松山赤十字病院腎臓内科部長 前任部長・原田篤実より受け継いだラストマンシップを診療の軸に、地域と連携し、すべての腎臓病患者さんが困らない医療を心がけています。 編集:株式会社照林社 |
【参考文献】
○日本透析医学会学術委員会腹膜透析ガイドライン改訂ワーキンググループ 編:腹膜透析ガイドライン2019.医学図書出版,東京,2019.