透析患者さんの特徴と訪問時に注意したい状況・症状、報告のタイミングとは

透析患者さんの高齢化が進むなか、訪問看護師さんが日常生活の支援を担う場面が増加しています。透析看護は、一般的な慢性疾患の看護に加え、シャントの管理や心不全徴候の確認など、透析特有の知識と観察力が欠かせません。今回は、訪問看護師さんが知っておくべき、透析患者さんの基本的な特徴、透析室との連携が求められるトラブルや注意を要する状況・症状について解説します。
目次
透析患者さんの特徴とは?
身体的特徴:包括的な視点での看護が必要
透析患者さんは、除水の影響や循環血液量の変化、心機能の低下(心不全・虚血性心疾患)、自律神経障害、降圧薬の影響などにより、血圧の変動が起こりやすくなっています。また、免疫機能の低下により易感染性の状態となっており、感染予防も重要なケアのひとつです。動脈硬化の進行、下肢末梢動脈疾患(peripheral arterial disease:PAD)の合併率も高く、重症下肢虚血(critical limb ischemia:CLI)を予防するための観察と対応が求められます。
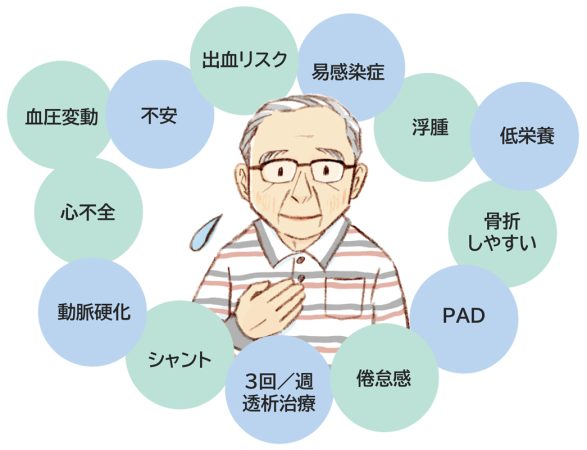
そのほかにも、さまざまな合併症による身体症状がみられます(図1)。例えば、貧血、抗凝固療法に伴う出血リスク、骨の脆弱性による骨折リスクが挙げられます。さらに、透析や食事制限に伴う低栄養、尿毒素の蓄積による皮膚の乾燥や掻痒感などが生じることもあります。このように、多岐にわたる症状がみられるため、包括的な視点での看護が必要です。
図1 透析患者さんに関連する合併症
心理社会的特徴:段階に応じた支援が必要
透析導入期の患者さんは、病気や治療そのものへの不安だけでなく、生活の制限や将来の見通し、社会的孤立など多くの不安を抱えています。この時期には、身体的・精神的・社会的側面に目を向け、患者さん一人ひとりの状況に応じた多面的な支援が重要です。
また、透析治療を受け入れていく過程では、「落胆・喪失」「否認」「不安」「怒り」「抑うつ」などの心理状態を経て、最終的に「受容」に至るのが一般的です。それぞれの段階に応じた適切な支援が求められます。
バスキュラーアクセスと体重管理
透析患者さんの特徴を理解する上で、バスキュラーアクセス(vascular access:VA)と体重管理は特に重要なため、この2点について説明します。
VAの種類と特徴
血液透析を実施するには、多くの血液量を確保する必要があり、そのためにVAが作成されます。VAとは、透析治療を行うために血液を体外に取り出し、再び体内に戻すための専用の「血液の出入口」のこと。透析を安全かつ効率的に行うために、VAの維持・管理は重要です。VAの観察・アセスメント・トラブル対応について確認しておきましょう。
VAには、「シャント」「動脈表在化」「カフ型カテーテル」の3つの種類があります。それぞれの特徴について解説します。
●内シャント(AVF、AVG)
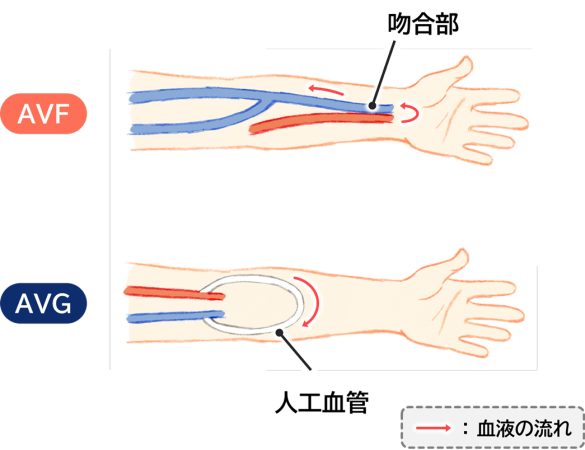
シャントとは、動脈と静脈を手術でつなぎ合わせて、透析に必要な血流の通り道(バイパス)を確保することをいいます。最も一般的な方法で、使用する血管は自己血管(arterio venous fistula:AVF)または人工血管(arterio venous graft:AVG)があります(図2)。それぞれ患者さんの状態に応じて選択されます。
シャントの管理では、視診・触診(スリル)・聴診(シャント音)を行い、閉塞や感染兆候がないか観察します。また、清潔保持と自己管理指導を継続的に実施します。(>>シャントの管理については次回「バスキュラーアクセスのトラブル対応、日常管理のポイントも【事例あり】」にて詳しく解説します。トラブル事例も紹介する予定です)
図2 内シャント
●動脈表在化
手術により、深部にある動脈を皮膚の直下に移動させ、穿刺をしやすくする方法です。この方法は、血管が脆弱な高齢者や心機能が低下している患者さんに適応されます。
●カフ型カテーテル(長期留置カテーテル)
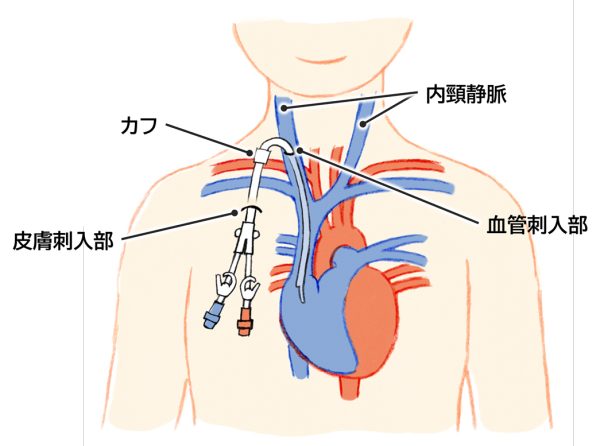
シャントを作成するための血管がない場合、心機能が低下しシャントの作成が困難な場合に選択される方法です。内頸静脈、鎖骨下静脈、大腿静脈などの太い静脈にカフ付きカテーテルを挿入します(図3)。ただし、感染や閉塞のリスクが伴うため、日常的な管理が非常に重要です。
図3 カフ型カテーテル(長期留置カテーテル)
透析患者さんの体重管理
●ドライウェイト(dry weight:DW)
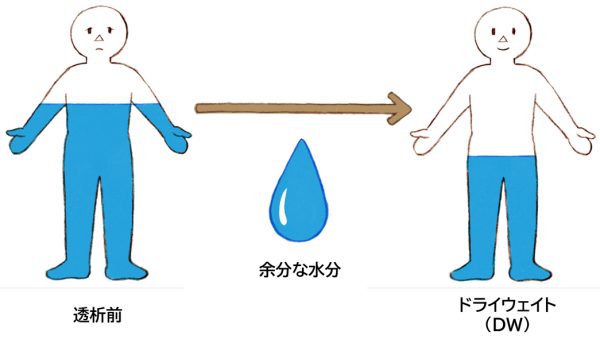
DWとは、透析後の目標体重であり、体内の余分な水分が取り除かれた状態を指します(図4)。「基礎体重」とも呼ばれ、DWが適正でない場合には心不全や低血圧などのリスクが生じます。患者さんの生活の質(QOL)を維持・向上させるためにも、DWは定期的に評価・見直しを行います。
図4 ドライウェイト(DW)とは
●体重管理
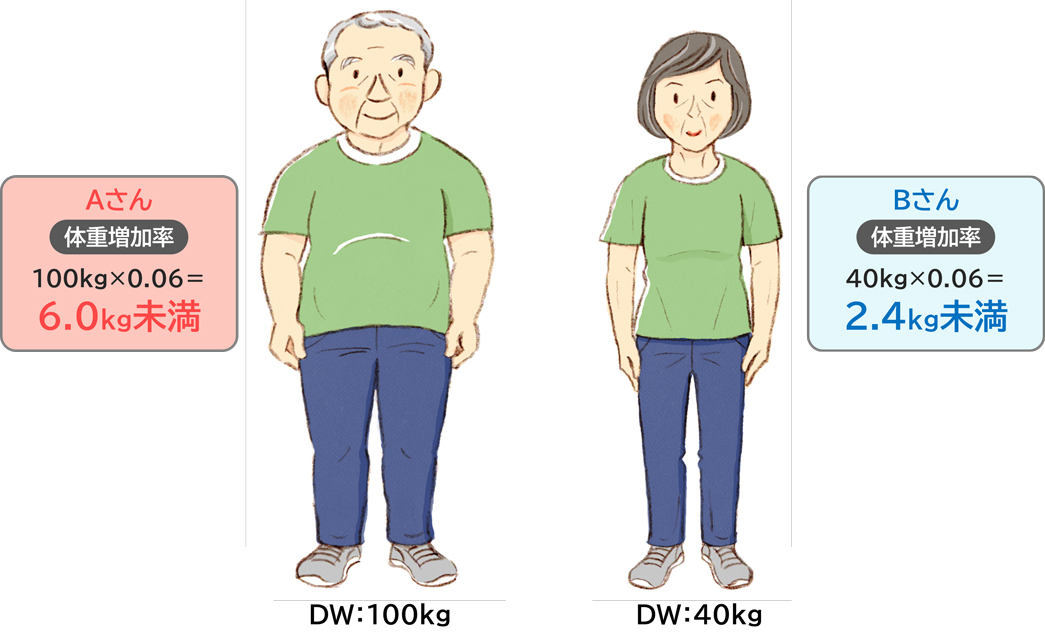
透析では、透析間に増加した体重(主に水分)を、次の透析で4時間かけて除去(除水)する必要があります。体重増加が多いと、心血管系の合併症を引き起こすリスクが高まります。一方で、過度の除水は透析中の血圧低下や除水に伴うショックなどを招く恐れがあります。いずれの場合も最終的には生命予後に影響を与えるため、透析間の体重増加にはめやすが設けられています(図5)。
図5 透析間の体重増加のめやす
| ○透析間が中1日(例:木曜日・土曜日)の場合、DWの3%未満 ○透析間が中2日(例:火曜日)の場合、DWの6%未満 の体重増加が望ましい |
患者さんの観察・情報共有のポイント
透析患者さんは、体調の変化によって透析の中止・変更・緊急透析が必要となる場合があります。そのため、訪問時には異常の早期発見と、透析室との速やかな情報共有がきわめて重要となります。
表1に訪問看護師さんが透析室へ連絡すべき主な状況を示します。
表1 透析室へ連絡すべき主な状況
【感染】

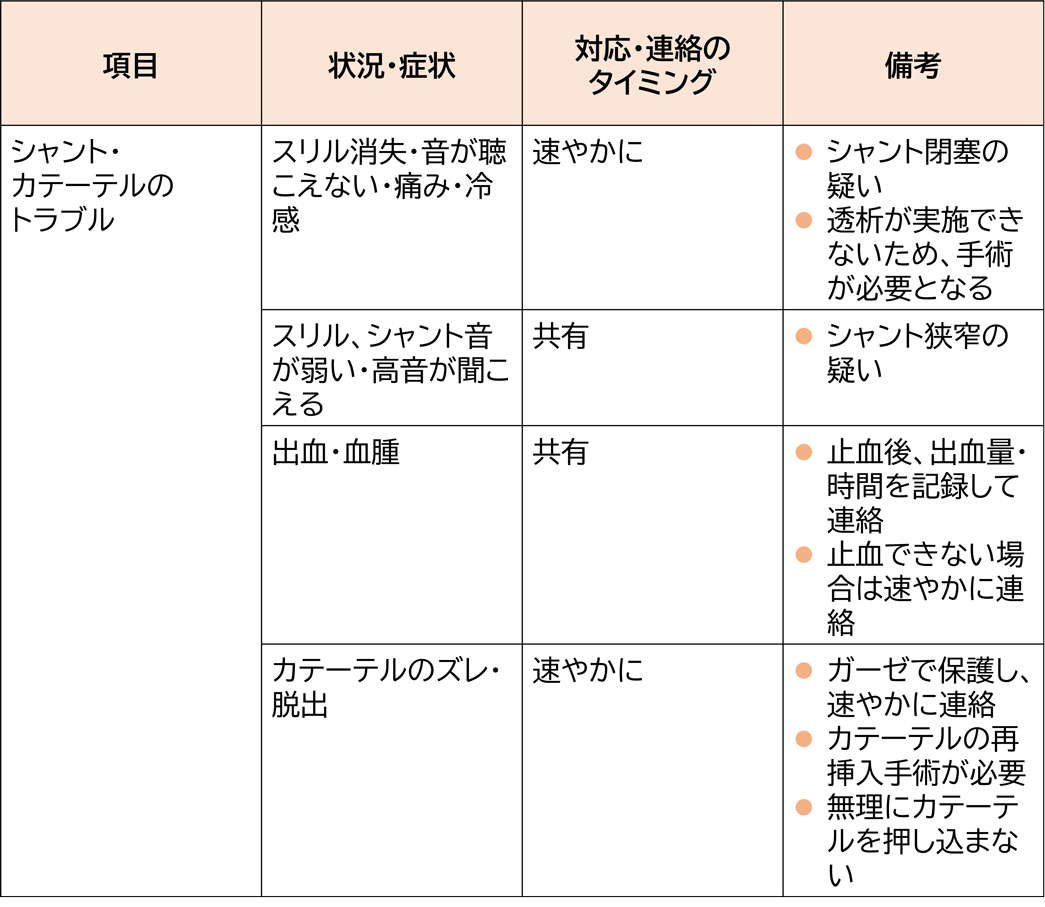
【シャント・カテーテル】
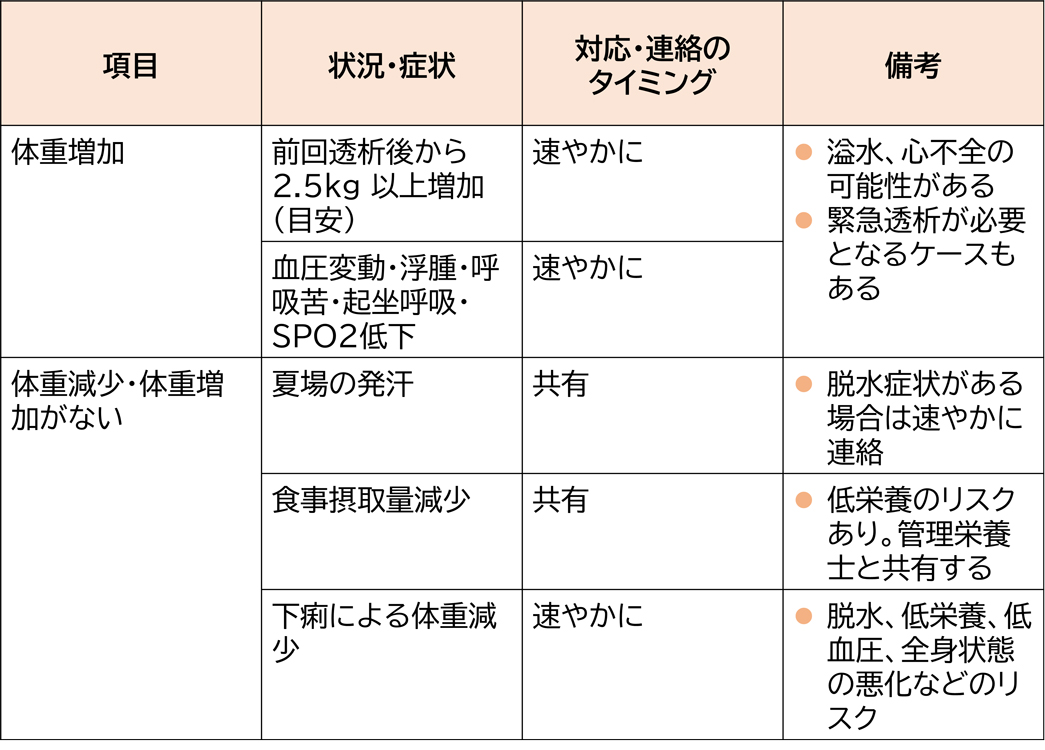
【体重管理】
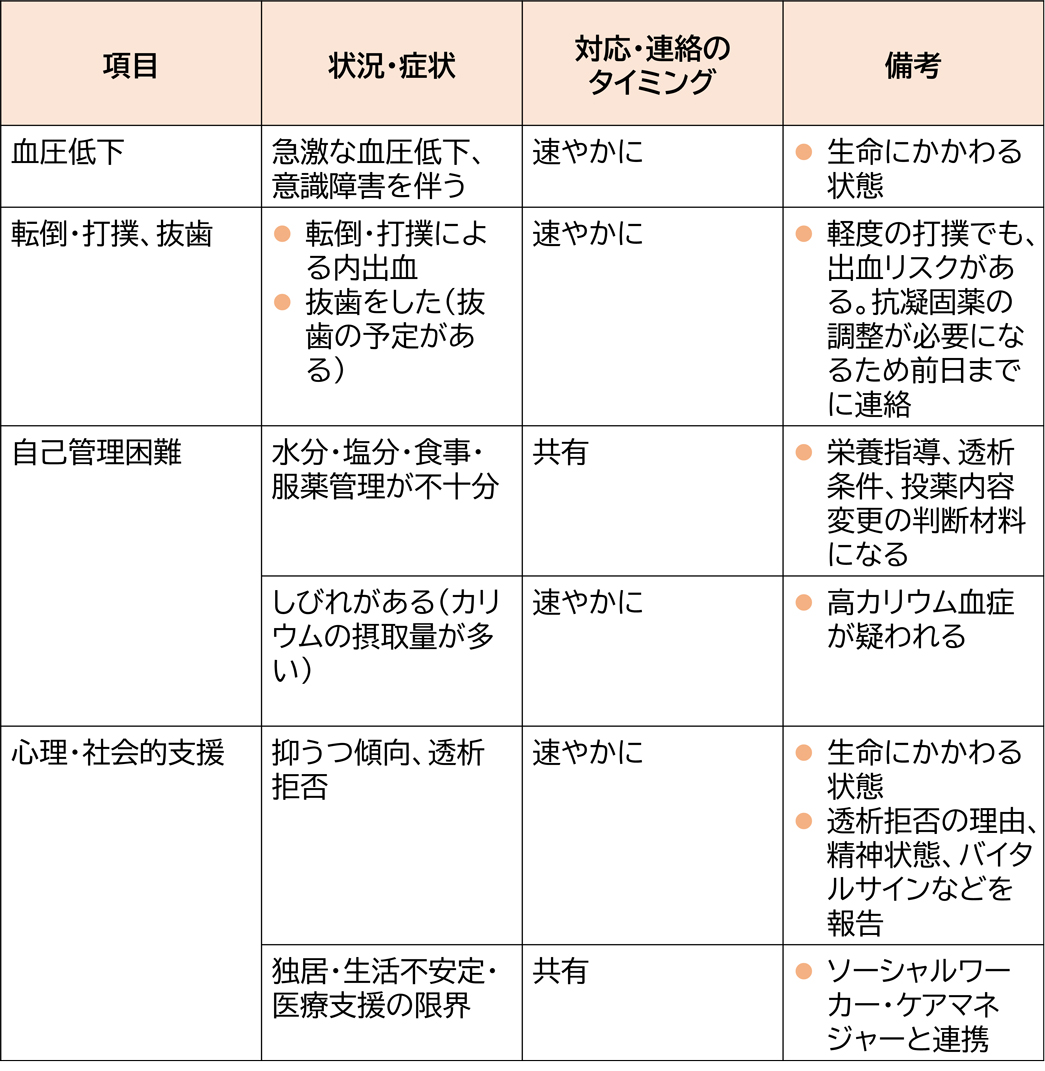
【そのほか】
連絡すべきか迷ったら?
「迷ったら連絡!」が鉄則です。「こんなことで……?」と思うような些細な変化でも、透析室にとっては重要な情報となる場合があります。
訪問看護師さんの「気づき」と「ひと声」が透析治療の質と患者さんのQOLを大きく左右します。訪問看護師さんと透析室の連携を強化することで、患者さんの安心・安全な在宅生活が実現できると考えています。
| 執筆:熊澤 ひとみ 医療法人偕行会 透析医療事業部 副事業部長 透析看護認定看護師 【職歴】 昭和63(1988)年 名古屋共立病院 入職 平成11(1999)年 偕行会 セントラルクリニック 異動 平成17(2005)年 透析医療事業部 副事業部長 令和3(2021)年 医療法人偕行会 法人本部 理事 【所属学会】 日本腎不全看護学会 監事 日本臨床腎臓病看護学会 日本透析医学会 編集:株式会社照林社 |







